- Войти
- Регистрация
Реанимация: прошлое и настоящее. Реанимация фундамента
Реанимируем старый фундамент – всегда ли получиться это сделать?

 Для тех, кто только что приобрел долгожданный загородный участок с незаконченным строением или захотел немного „подлатать“ свой дачный домик, наш сегодняшний материал будет особенно актуален.
Для тех, кто только что приобрел долгожданный загородный участок с незаконченным строением или захотел немного „подлатать“ свой дачный домик, наш сегодняшний материал будет особенно актуален.Один из важнейших этапов возведения и ремонта дома – оборудование фундамента, который гарантирует постройке долговечность, надежность и прочность. Сегодня мы решили рассказать вам, как быть, если необходимо быстро и качественно отремонтировать фундамент, и всегда ли это стоит делать.
Пришло время ремонтировать фундамент
Дом начал неожиданно проседать, коситься и т.п. Причина вполне очевидна – скорее всего, какие-то проблемы можно обнаружить в фундаменте здания. Пришло время обследовать основание дома самым тщательным образом. Именно с этого этапа и начинаются работы по ремонту фундамента. Осмотр лицевой стороны – дело нехитрое. Справиться с такой задачей вполне под силу и непрофессионалу. Множество мелких трещин, наличие плесени или сколов – все это лакмусовые бумажки непригодного состояния основания дома. Совет: если проблемы вам кажутся настолько серьезными, что даже встает вопрос о том, можно ли реанимировать фундамент или ремонт уже запоздал – лучше всего обратиться за сторонней консультацией к специалистам. Мы также посоветовали бы вам доверить строителям и сами работы могут остановить процесс разрушения основания, это достаточно опасный и рискованный процесс, который часто прямо или косвенно может привести к разрушению не только фундамента, но и самого дома. Так что строительство фундаментов, как и ремонт — это очень ответственная задача.

Нюансы и особенности
При реконструкции фундамента важно учитывать, что способов реновации сегодня существует множество. Выбирать наиболее подходящий вариант стоит исходя из особенностей, конфигурации и материала строения, а также состояния грунта на участке. К примеру, те варианты реконструкции фундамента, которые подойдут для деревянного дома (который можно полностью приподнять), не всегда будут актуальны для кирпичных, блочных и каменных конструкций. Здесь можете посмотреть, в каком стиле построить деревянный дом.Наиболее распространенные способы ремонта фундамента
Достаточны популярный и при этом не самый сложный и не самый затратный способ упрочнения фундамента – инъекционный. Особенно востребовано решение, когда на фундаментное основание воздействуют грунтовые воды или грунты разной плотности. Принцип технологии в том, что в скважину под давлением подается песок, который создает необходимую песчаную подушку для уплотнения основания. При помощи такой инъекционной скважины можно также заполнить специальным раствором пустоты, которые образовались не только под фундаментом, но и не в самом.
Еще один популярный способ – расширение площади фундамента. Такие мероприятия позволяют ослабить общую нагрузку на бетон. По сути, к уже существующему основанию пристраивают еще один небольшой кусочек. При выборе такого варианта усиления фундамента обновленную поверхность очень важно не забыть обработать укрепляющим грунтом и гидрофобизатором, что повысит шансы увеличения долговечности и надежности конструкции.В случае глобального износа бетонного основания также можно прибегнуть к достаточно действенному методу – усилению фундамента сваями. Применяется такое решение достаточно часто при существенном повышении нагрузок на фундамент или его глобальном износе. Стоит отметить, что в основание сваи также могут быть вмонтированы инъекционным методом.
Главное преимущество свайного способа усиления в том, что отреставрированный таким способом фундамент сможет выдержать существенные нагрузки. Бурятся скважины сквозь старое основание и уплотняются путем наполнения мелкой бетонно-песчаной смесью.
stroika12.com
Алгоритм проведения сердечно-легочной реанимации. Основы сердечно-легочной реанимации
Часто спасение человеческой жизни полностью зависит от того, насколько своевременно ему была оказана медицинская помощь. Каждый человек еще со школьной скамьи должен усвоить элементарные методы оказания доврачебной помощи пострадавшему. Далее рассмотрим алгоритм проведения сердечно-легочной реанимации, ее особенности у взрослых и детей.
Что такое СЛР
Сердечно-легочная реанимация, основы ее будут рассмотрены далее, представляет собой срочные меры, которые предпринимаются во время прекращения сокращений сердечной мышцы и самостоятельного дыхания. Эти мероприятия направлены на поддержание искусственным путем жизнедеятельности мозга до восстановления дыхания и нормального кровообращения.
Результативность реанимации полностью зависит от умений реаниматора, условий проведения и наличия необходимого оборудования.
Если говорить про идеальные условия, то основы сердечно-легочной реанимации, проводимой человеком без медицинского образования, включают следующие действия:
- Закрытый массаж сердечной мышцы.
- Искусственное дыхание.
- Использование наружного дефибриллятора.
Но на практике часто оказывается, что люди просто не обладают знаниями и навыками оказания первой помощи, что приводит к смерти человека. Реанимационные действия умеют проводить все медицинские работники, включая обычных медицинских сестер, но обладать такими навыками будет не лишним каждому человеку, чтоб в нужный момент спасти своему близкому жизнь.
Показания для реанимационных мероприятий
Некоторые задаются вопросом о том, когда следует начинать сердечно-легочную реанимацию пострадавшего. Сразу после появления определенных признаков, по которым диагностируют клиническую смерть:
- отсутствует сознание;
- нет дыхания;
- прекратилось сердцебиение;
- зрачки не реагируют на свет.
Кроме этих обязательных признаков, можно отметить сопутствующие симптомы:
- синий оттенок кожи и бледность;
- отсутствие мышечного тонуса;
- нет реакции на внешние раздражители.
Необходимо помнить, что клиническая смерть длится несколько минут, в течение которых надо успеть сделать правильную сердечно-легочную реанимацию. Потом заставить биться сердце человека можно, но мозг будет мертв.
Основы реанимации
Если у человека остановилось сердце и прекратилось дыхание, но отсутствуют травмы, несовместимые с жизнью, то все можно восстановить. На протяжении 5-6 минут можно вновь запустить сердечную мышцу. Если выполнение сердечно-легочной реанимации затягивается, то шансы существенно падают:
- Через 10 минут заставить сердце биться врачи смогут, но нервная система уже не будет работать в полном объеме и адекватно.
- Через 15 минут умирает психически полноценная личность, поэтому возвращение к жизни возможно, но человек будет как растение.
- Через 30-40 минут после остановки сердца и прекращения дыхания наступает биологическая смерть, и восстановить функции организма невозможно.
Первоочередная задача сердечно-легочной реанимации пострадавшего - это восстановление работы головного мозга и сердца. Дальнейшее оказание помощи по восстановлению полной работоспособности организма будет осуществляться в больнице.
Этапы сердечно-легочной реанимации
Если вы обратились громко к пострадавшему, а в ответ тишина, то надо попробовать растормошить человека за плечо. При отсутствии реакции необходимо приступать к реанимационным действиям. Этапы сердечно-легочной реанимации следующие:
- Очищение дыхательных путей. Это может потребоваться, если человека вытащили из воды или из-под завала. Из ротовой полости следует удалить зубные протезы и все инородные предметы.
- Вспомогательная вентиляция легких. Она необходима, если отсутствует самостоятельное дыхание. Использовать можно разные методы или воспользоваться мешками с кислородом.
- ЗМС. Его надо проводить, если отсутствует сердцебиение и пульс.
Техника выполнения реанимационных действий
Базовые действия предполагают оказание помощи пострадавшему без использования лекарственных средств. Алгоритм проведения сердечно-легочной реанимации следующий:

- Для начала надо убедиться, что место безопасно для оказания помощи.
- Подготовка к проведению сердечно-легочной реанимации включает также проверку наличия сознания у пострадавшего.
- Если человек хоть как-то реагирует, то надо вызвать бригаду врачей.
- При отсутствии сознания надо повернуть пострадавшего на спину, чтобы оценить возможность самостоятельного дыхания.
- Если человек сам не дышит, надо делать ИВЛ с непрямым массажем сердца. Частота надавливаний - 100-120 в минуту. Цикл проводится в соотношении 30:2.
Порядок проведения сердечно-легочной реанимации одним спасателем такой:
- 30 компрессий;
- 2 вдоха через рот или нос.
Удобнее, когда реанимационные действия проводятся вдвоем с кем-то, тогда один выполняет компрессию грудной клетки, а второй - искусственное дыхание, а потом можно поменяться.
Проведение непрямого массажа сердечной мышцы
Используя этот прием, можно восстановить на самом минимальном, но жизненно важном уровне кровоснабжение мозга и сердца. Во время проведения массажа изменяется объем легких, что провоцирует газообмен в них без искусственного дыхания.
К недостатку кислорода наиболее чувствителен головной мозг, через несколько минут начинаются необратимые изменения. Сердечная мышца по чувствительности к дефициту кислорода находится на втором месте, поэтому успешность реанимации во многом зависит от правильно выполненных действий.
Техника выполнения следующая:
- Пострадавшего надо положить на твердую поверхность на спину.
- Расположиться сбоку от него.
- Положить ладонь правой руки (если вы правша) на грудную клетку, чтобы основание ладони располагалось на грудине. Это позволит увеличить силу компрессии, но снизить вероятность перелома ребер.
- Ладонь второй руки положить сверху.
- Для проведения максимально эффективного массажа плечи реаниматора, оказывающего первую помощь, должны располагаться над грудной клеткой пострадавшего. Руки выпрямлены в локтях.
- При надавливании грудина должна смещаться у взрослых пациентов на 5-6 см.
- После нажатия надо позволить восстановить грудной клетке свою форму и вновь осуществлять компрессию. Длительные паузы снижают эффективность реанимации.
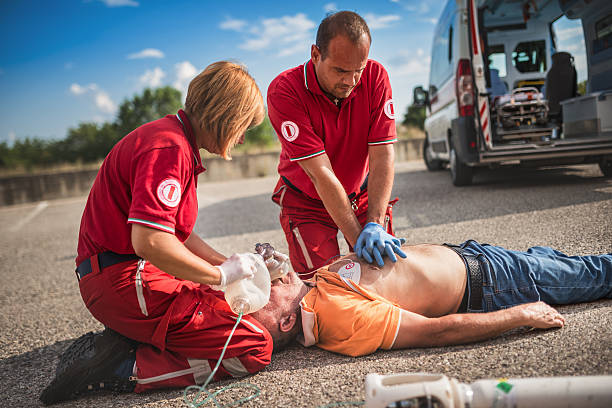
Если реанимация осуществляется двумя людьми, то рекомендуется меняться через каждые 2 минуты проведения ЗМС, чтобы не снижалось качество.
Освобождение воздухоносных путей и искусственное дыхание
При наступлении клинической смерти мышцы расслабляются, и если пострадавший лежит на спине, его язык может сместиться и перекрыть вход в гортань. Для освобождения надо:
- Ладонь положить человеку на лоб.
- Приподнять за подбородок голову назад, но при подозрении на перелом позвоночника в шейном отделе это делать категорически запрещается.
- Пальцами второй руки выдвинуть челюсть вперед.
Если совсем нет навыка проведения ИД, то лучше не проводить его, а делать непрямой массаж сердца до приезда бригады врачей. Но при наличии таких навыков лучше сочетать ЗМС с искусственным дыханием.
Правила таковы:
- открыть рот пострадавшего;
- зажать ноздри пальцами своей руки;
- прижаться ко рту пострадавшего и сделать выдох;
- после двух таких выдохов начинать массаж сердца;
- повторять 30 компрессий - 2 вдоха.
Мероприятие проводить до восстановления у пострадавшего самостоятельного дыхания или приезда скорой помощи.

Особенности реанимации детей
Алгоритм проведения сердечно-легочной реанимации у детей включает те же действия, но есть некоторые особенности, которые надо учитывать:
- Грудным младенцам для восстановления дыхания использовать можно разные приемы, но помнить, что дыхательный объем у малышей - всего 30 мл.
- При выполнении реанимационных мероприятий на грудную клетку надо давить так, чтобы она не смещалась более чем на 3-4 см.
Когда следует начинать сердечно-легочную реанимацию пострадавшего ребенка? Сразу же, как только прекратилось дыхание, или остановилось сердце. Последовательность действий такая:
- Начинать с 5 вдохов в рот малышу или в нос.
- Далее следует непрямой массаж сердца. Младенцам надавливания на грудную клетку следует делать не ладонью, а двумя пальцами: средним и указательным.
- Цикл включает 15 компрессий и 2 вдоха.
- В течение минуты проводить реанимационные мероприятия и вызвать бригаду врачей.
Если у маленького пострадавшего травмированы губы или челюсть, то искусственное дыхание проводят так:
- зафиксировать лоб ребенка;
- выдвинуть аккуратно нижнюю челюсть;
- рот закрыть и вдохнуть воздух в нос малыша;
- сделать короткую паузу;
- повторить вдох;
- далее начинают массаж сердца.

Автоматический дефибриллятор для реанимации
Это небольшой прибор, который позволяет воздействовать электрическим разрядом через грудную клетку на сердечную мышцу. Эти действия позволяют восстановить кровообращение и запустить сердце.
Не каждая остановка сердца требует проведения дефибрилляции, но портативное устройство позволяет оценить сердечный ритм и определить необходимость нанесения электрических разрядов.
Современные дефибрилляторы обладают даже способностью с помощью голосовых указаний подсказывать человеку, оказывающему помощь, последовательность действий.
Применение таких приборов простое и не требует наличия серьезных знаний и навыков. Разрабатывались они специально для оказания помощи в домашних условиях при отсутствии медицинского образования.
В процветающих странах такие дефибрилляторы размещаются в местах, где наблюдается большое скопление людей, например на стадионах, в развлекательных центрах, аэропортах, в учебных заведениях.
Использование прибора подразумевает следующие действия:
- Включить портативное устройство в цепь питания и дождаться голосовых инструкций.
- Освободить грудь пострадавшего от одежды.
- Если кожа вспотевшая или мокрая, то надо ее протереть салфеткой.
- На приборе имеется схема, показывающая, как надо расположить электроды на груди человека: один фиксируется выше соска с правой стороны от грудины, а второй прикрепляется с левой стороны, но ниже соска.
- Надо удостовериться, что электроды надежно присоединены к коже, а прибор подключен к источнику питания.
- Попросите всех отойти от пострадавшего. К нему никто не должен прикасаться в момент работы прибора.
- Нажать кнопку «Анализ».
- Прибор самостоятельно сделает анализ сердечного ритма и даст последующие указания. Если дефибриллятор примет решение о необходимости электрического воздействия на сердечную мышцу, то он известит об этом голосовым сообщением.
- Есть приборы, которые сами выполняют дефибрилляцию, а некоторые модели требуют нажатия на кнопку «Разряд».
- После разряда продолжить реанимационные действия.
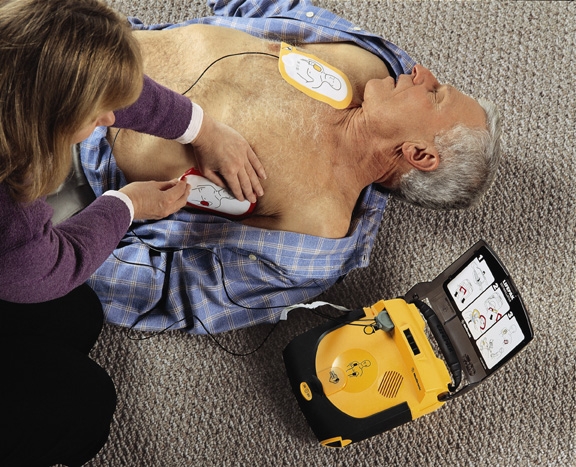
Наличие такого прибора рядом позволит еще до приезда скорой помощи заставить сердце человека биться.
Реанимация по новым требованиям
Главная задача при оказании помощи человеку - это ликвидировать дефицит кислорода, чтобы предотвратить наступление биологической смерти. Современный стандарт сердечно-легочной реанимации включает несколько стадий.
Первичная реанимация:
- Удаление посторонних предметов из дыхательных путей.
- ИВЛ.
- Массаж сердца.
Вторая стадия включает:
- Лекарственную терапию.
- Контроль за работой сердца с помощью ЭКГ.
- Дефибрилляцию.
Последняя стадия:
- Определение последствий клинической смерти для организма.
- Мероприятия по восстановлению функций организма.
- Нормализация работы нервной системы.
Правильно проведенная реанимация гарантирует полное восстановление функций организма.
Реанимация при электротравме
Под действием тока развиваются тепловой и электролитический эффекты. Симптомы при этом поражении наблюдаются следующие:
- В местах входа тока заметны ожоги. Чем сильнее сила тока, тем серьезнее поражения, вплоть до обугливания.
- Волосы не опалены.
- Любое поражение током затрагивает сердце.
- В любом случае падает артериальное давление, появляется одышка, учащение пульса.
- В тяжелых случаях судороги и остановка дыхания.
При электротравме основы сердечно-легочной реанимации заключаются в следующем:
- Исключить контакт пострадавшего с источником тока.
- Если пострадавший самостоятельно не дышит, то срочно надо приступать к выполнению ИД.
- Если дыхание отсутствует и по приезде скорой, то проводят интубацию трахеи и продолжают искусственное дыхание. Пострадавшего доставляют в стационар.
Если диагностируется остановка сердца, то алгоритм проведения сердечно-легочной реанимации следующий:
- нанесение прекордиальных ударов по нижней части грудины;
- проведение ИВЛ рот в рот или рот в нос;
- непрямой массаж сердца.
После успешного завершения реанимационных действий пациента доставляют в больницу для мониторинга работы сердечной мышцы. Для этого человеку дают поляризующую смесь, сердечные и сосудистые лекарственные препараты:
- «Адреналин» 0,1% раствор в количестве 1 мл.
- 2 кубика «Кордиамина».
- Подкожно 1 мл 10% раствора «Кофеина».
- Для стимуляции дыхания внутримышечно или внутривенно вводят раствор «Лобелина».
На рану после ожога электрическим током надо наложить стерильную повязку после обработки кожи.
Реанимация при утоплении
При асфиксии, утоплении основы сердечно-легочной реанимации требуют срочного проведения реанимационных действий. Делать искусственное дыхание необходимо сразу же после того, как пострадавший был извлечен из воды или из-под завалов либо снят с петли.
При утоплении можно не тратить драгоценное время на удаление всей воды из легких, достаточно очистить рот от посторонних предметов, чтобы стало возможным проведение ИВЛ.

Если начать реанимировать пострадавшего сразу, то практически всегда удается восстановить самостоятельное дыхание, и легкие сами очистятся от скопившейся там жидкости.
После реанимационных мероприятий человека надо согреть, дать напиться горячего чая и для подстраховки доставить в больницу.
Ошибки реанимации
Не всегда реанимация дает положительный результат, безуспешность связана чаще всего с нарушением правил сердечно-легочной реанимации:
- Помощь стали оказывать слишком поздно.
- Вентиляция легких проводилась неэффективно.
- При выполнении непрямого массажа сердца грудная клетка смещалась менее чем на 5 см, что не позволило запустить работу сердечной мышцы и восстановить кровоток.
- Расположение пострадавшего во время реанимационных мероприятий на мягкой поверхности.
- Реаниматор нарушает технику выполнения ИВЛ и непрямого массажа сердца.
Если реанимационные действия проводятся больше получаса, а пострадавшего человека не получается вернуть к жизни, то констатируется биологическая смерть.
Если у пациента приступ сердечной недостаточности, а реанимация проведена с ошибками, то это чревато серьезными последствиями для пациента. При неправильном проведении массажа сердца возможны:
- переломы ребер и грудной клетки;
- травмирование легких;
- травмы сердечной мышцы.
Когда прекращать реанимацию
То, что начинать реанимационные мероприятия следует как можно быстрее, понятно, а когда их можно прекратить? Инструкции следующие:
- Приехала бригада скорой помощи.
- Потерпевший показал признаки жизни и начал самостоятельно дышать.
- У реаниматора не осталось физических сил для оказания помощи.
Чем эффективнее проводится реанимация, тем меньше времени может на нее потребоваться.
Противопоказания к реанимации
Учитывая, что сердечно-легочная реанимация преследует цель вновь вдохнуть в человека жизнь, имеются некоторые противопоказания, при которых проведение таких действий бесперспективно:
- Смерть в связи с серьезными заболеваниями, например последняя стадия онкологии, острая дыхательная или сердечная недостаточность.
- Тяжелые травмы, несовместимые с жизнью.
- Наличие симптомов биологической смерти в виде трупных пятен, помутнения зрачка, окоченение.
Обладая навыками оказания первой помощи, можно спасти человеку жизнь. Главное - своевременно приступить к действиям, а не ждать приезда скорой помощи.
fb.ru
Основы реаниматологии
Интенсивная терапия – это лечение больного, находящегося в терминальном состоянии, т.е. искусственное поддержание жизненно важных функций организма.
Реанимация – это интенсивная терапия при остановке дыхания и кровообращения. Различают 2 вида (этапа) реанимации: базовая (ее осуществляют любой обученный этому человек) и специализированная (ее осуществляют профессионалы-реаниматологи с использованием специальных средств).
– это 4 последовательно сменяющие друг друга состояния, заканчивающиеся в итоге смертью больного: предагональное состояние, агония, клиническая смерть и биологическая смерть.
1). Предагональное состояние
– характеризуется резким снижением АД, прогрессирующим угнетением сознания, тахикардией и тахипноэ, которые затем сменяются брадикардией и брадипноэ.
2). Агония
– характеризуется “последней вспышкой жизнедеятельности”, при которой регуляция жизненно важных функций организма переходит от высших нервных центров к бульбарным. Происходит некоторое повышение АД и учащением дыхания, которое приобретает патологических характер (дыхание Чейн-Стокса, Куссмауля, Биота).
3). Клиническая смерть
– наступает через несколько минут после агонии и характеризуется остановкой дыхания и кровообращения. Однако обменные процессы в организме угасают в течение нескольких часов. Первыми начинают погибать нервные клетки коры больших полушарий (КБП) головного мозга (через 5-6 минут). В течение этого времени изменения в КБП еще обратимы.
Признаки клинической смерти:
- Отсутствие сознания.
- Отсутствие пульса на центральных артериях (обычно определяют пульс на сонных артериях).
- Отсутствие дыхания.
- Расширение зрачков, реакция на свет слабая.
- Бледность, а затем и цианоз кожи.
После установки диагноза клинической смерти нужно срочно начать базовую сердечно-легочную реанимацию (СЛР) и вызвать специалистов - реаниматологов.
На длительность клинической смерти влияют:
- Температура окружающей среды – чем ниже она, тем дольше длится клиническая смерть.
- Характер умирания – чем внезапнее наступает клиническая смерть, тем дольше по времени она может быть.
- Сопутствующие заболевания.
4). Биологическая смерть
- наступает через несколько минут после клинической и является необратимым состоянием, когда полноценное оживление организма невозможно.
Достоверные признаки биологической смерти:
- Трупные пятна – фиолетовые пятна в нижележащих участках тела. Образуется через 2-3 часа после остановки сердца и вызваны выходом крови из сосудов. В первые 12 часов пятна временно исчезают при надавливании, позже – перестают исчезать.
- Трупное окоченение – развивается через 2-4 часа после остановки сердца, достигает максимума через сутки и исчезает через 3-4 дня.
- Трупное разложение.
- Высыхание и помутнение роговицы.
- “Щелевидный” зрачок.
Относительные признаки биологической смерти:
- Достоверное отсутствие дыхания и кровообращения более 25 минут (если реанимация не проводилась).
- Стойкое расширение зрачков, отсутствие их реакции на свет.
- Отсутствие роговичного рефлекса.
Констатацию биологической смерти осуществляет врач или фельдшер, учитывая наличие хотя бы одного из достоверных признаков, а до их появления – по совокупности относительных признаков.
Понятие о смерти головного мозга
В большинстве стран, в том числе и в России, смерть головного мозга юридически приравнивается к биологической смерти.
Такое состояние возможно при некоторых заболеваниях головного мозга и после запоздалой реанимации (когда оживляют человека, находящегося в состоянии биологической смерти). В этих случаях функции высших отделов головного мозга необратимо утеряны, а сердечная деятельность и дыхание поддерживаются специальной аппаратурой или медикаментозно.
Критерии смерти головного мозга:
- Отсутствие сознания.
- Отсутствие самостоятельного дыхания (оно поддерживается лишь при ИВЛ).
- Исчезновение всех рефлексов.
- Полная атония скелетных мышц.
- Отсутствие терморегуляции.
- По данным электроэнцефалографии – полное отсутствие биоэлектрической активности головного мозга.
- По данным ангиографии – отсутствие кровотока в головном мозгу или снижение его уровня ниже критического.
Для констатации смерти головного мозга необходимо заключение консилиума с участием невропатолога, реаниматолога, судмедэксперта и официального представителя стационара.
После констатации смерти мозга возможно изъятие органов для трансплантации.
проводится на месте обнаружения пациента любым медицинским работником, а при их отсутствии – любым обученным человеком.
Основные принципы СЛР предложил Сафар (АВСDE - принципы Сафара):
А – Airways open – обеспечение проходимости верхних дыхательных путей (ВДП).
В – Breathing – искусственная вентиляция легких.
С – Cardiac massage – непрямой массаж или прямой массаж сердца.
D – Drug therapy – лекарственная терапия.
E – Electrotherapy – дефибрилляция сердца.
Последние 2 принципа применяются на этапе специализированной реанимации.
1). Обеспечение проходимости ВДП:
- Больного укладывают на горизонтальную жесткую поверхность.
- При необходимости освобождают ротовую полость пациента: голову поворачивают в сторону и пальцами, обернутыми платком, очищают рот от рвотных масс, слизи или инородных тел.
- Затем выполняют тройной прием Сафара: разогнуть голову, выдвинуть вперед нижнюю челюсть и открыть рот. Это предупреждает западение языка, которое происходит из-за расслабления мышц.
2). Искусственная вентиляция легких
осуществляется методами “изо рта-в-рот”, “изо рта-в-нос”, а у детей – “изо рта – в рот и нос”:
- На рот пациенту кладут носовой платок. При возможности вводят воздуховод (S-образную трубку) – сначала вогнутостью вверх, а дойдя до зева, ее разворачивают вниз и трубку вводят в глотку. При использовании шпателя воздуховод вводится сразу вогнутостью вниз, без разворота.
- Начинают делать вдувания длительностью 2 секунды, с частотой примерно 12-16 в минуту. Объем вдуваемого воздуха должен быть 800-1200 мл. Лучше использовать специальный дыхательный мешок Амбу с маской или аппараты РПА-1 или –2.
Критерием эффективности ИВЛ является расширение грудной клетки. Раздувание эпигастрия говорит о том, что дыхательные пути непроходимы и воздух идет в желудок. В этом случае необходимо устранить препятствие.
3). Закрытый (непрямой) массаж сердца:
оказывается эффективным за счет “выдавливания” крови из сердца и легких. А.Никитин в 1846 г. впервые предложил при остановке сердца наносить удары по грудине. Современный метод непрямого массажа предложили Кениг и Маас в 1883-1892 гг. В 1947 г. Бекк впервые применил прямой массаж сердца.
- Больной должен лежать на жесткой поверхности с приподнятым ножным и опущенным головным концом.
- Обычно массаж начинают с прекардиального удара кулаком с высоты 20-30 см в область нижней трети грудины пациента. Удар можно повторить 1-2 раза.
- При отсутствии эффекта приступают к сдавлению грудной клетки в этой точке прямыми руками с частотой 80-100 раз в минуту, причем грудина должная смещаться на 4-5 см по направлению к позвоночнику. Фаза компресии должна равняться по длительности фазе декомпресии.
В последние годы на Западе применяется аппарат “Кардиопамп”, имеющий вид присоски и осуществляющий активную компрессию и декомпрессию грудной клетки.
Открытый массаж сердца производится хирургами только к условиях операционной.
4). Внутрисердечные инъекции
в настоящее время практически не применяются из-за возможных осложнений (повреждение легкого и т.д.). Введение препаратов эндобронхиально или в подключичную вену полностью заменяют внутрисердечную инъекцию. Произвести ее можно только в самом крайнем случае: игла вводится на 1 см слева от грудины в 4 межреберьи (т.е. в зоне абсолютной сердечной тупости).
Если реаниматор один:
Он производит 4 вдувания, после чего – 15 сдавлений грудной клетки, 2 вдувания, 15 сдавлений и т.д.
Если реаниматоров двое:
Один делает 1 вдувание, а второй после этого - 5 сдавлений, и т.д.
Следует различать 2 понятия:
Эффективность реанимации - выражается в полноценном оживлении организма: появление самостоятельного сердцебиения и дыхания, повышение АД более 70 мм рт. ст., сужение зрачков и т.д.
Эффективность искусственного дыхания и кровообращения – выражается в поддержании обмена веществ в организме, хотя оживление еще не произошло. Признаками эффективности являются сужение зрачков, передаточная пульсация на центральных артериях, нормализация цвета кожи.
При наличии признаков эффективности искусственного дыхания и кровообращения СЛР нужно продолжать сколь угодно долго до появления реаниматологов.
проводится специалистами – реаниматологами и хирургами.
1). Открытый (прямой) массаж сердца осуществляют следующих случаях:
- Остановка сердца при полостных операциях.
- Тампонада сердца, эмболия легочной артерии, напряженный пневмоторакс.
- Травма грудной клетки, делающий невозможным непрямой массаж сердца.
- Относительное показание: иногда открытый массаж сердца применяется как мера отчаяния при неэффективности закрытого массажа, но только в условиях операционной.
Техника:
Производят торакотомию в 4 межреберьи слева от грудины. Между ребрами вводят руку: большой палец располагают на сердце, а остальные 4 пальца – под ним, и начинают ритмичное сжатие сердца 80-100 раз в минуту. Другой способ – пальцы вводят под сердце и прижимают его к внутренней поверхности грудины. При операциях на грудной полости открытый массаж можно проводить двумя руками. Систола должна занимать 1/3 времени, диастола – 2/3. При проведении открытого массажа сердца рекомендуется прижать брюшную аорту к позвоночнику.
2). Катетеризация подключичной или (за границей) яремной вены – для проведения инфузионной терапии.
Техника:
- Головной конец опускают для профилактики воздушной эмболии. Голову пациента поворачивают в сторону, противоположную месту пункции. Под грудную клетку подкладывают подушку.
- Углу вводят в одной из специальных точек:
- точка Обаньяка – на 1 см ниже ключицы по границе внутренней и средней ее трети;
- точка Вильсона – на 1 см ниже грудине по ее середине;
- точка Джилса – на 1 см ниже ключицы и на 2 см кнаружи от грудины.
- точка Йоффа – в углу между наружным краем кивательной мышцы и верхним краем ключицы.
- точка Килихана – в яремной вырезке над грудинным концом ключицы.
- По каналу иглы вводят проводник и удаляют иглу.
- По проводнику в вену вводят подключичный катетер и приклеивают (или подшивают) его к коже.
Используется и способ введения катетера через иглу.
На западе в настоящее время более распространена катетеризация внутренней яремной вены, т.к. при ней встречается меньше осложнений.
3). Дефибрилляция сердца проводится при остановке сердца или при фибрилляции желудочков. Используется специальный прибор – дефибриллятор, один электрод которого располагают в V межреберьи слева от грудины, а второй – в I-II межреберьи справа от нее. Электроды перед наложением нужно смазать специальным гелем. Напряжение разрядов составляет 5000 Вольт, при неудаче разряд каждый раз повышают на 500 вольт.
4). Интубация трахеи в максимально ранние сроки.
Интубацию трахеи впервые предложил в 1858 г. француз Бушу. В России впервые ее осуществил К.А. Раухфус (1890 г.). В настоящее время проводят оротрахеальную и назотрахеальную интубацию.
Предназначение интубации:
- Обеспечение свободной проходимости ВДП.
- Профилактика аспирации рвотных масс, ларингоспазма, западания языка.
- Возможность одновременного проведения закрытого массажа сердца и ИВЛ.
- Возможность интратрахеального введения лекарственных веществ (например, адреналина) после чего делают 1-2 вдувания. При этом концентрация препарата в крови бывает в 2 раза выше, чем при внутривенном введении.
Техника интубации:
Обязательными условиями для начала интубации являются: отсутствие сознания, достаточное расслабление мышц.
- Производят максимальное разгибание головы пациента и приподнимают ее на 10 см от стола, нижнюю челюсть выводят вперед (улучшенное положение по Джексону).
- В рот пациента, сбоку от языка, вводят ларингоскоп (с прямым или изогнутым клинком и лампочкой на конце), с помощью которого приподнимают надгортанник. Производят осмотр: если голосовые связки двигаются, то интубацию проводить нельзя, т.к. можно их поранить.
- Под контролем ларингоскопа в гортань, а затем в трахею (во время вдоха) вводится пластмассовая интубационная трубка необходимого диаметра (для взрослых обычно №7-12) и фиксируется там путем дозированного раздувания специальной манжетки, входящей в состав трубки. Слишком сильное раздувание манжетки может привести к пролежню стенки трахеи, а слишком слабое – нарушит герметичность. При трудностях интубации в трубку вставляют специальный проводник (мандрен), который не дает трубке перекручиваться. Можно использовать также специальные анестезиологические щипцы (щипцы Мажила).
- После введения трубки необходимо с помощью фонендоскопа выслушать дыхание над обеими легкими, чтобы убедиться, что трубка находится в трахее и функционирует.
- Затем трубку присоединяют с помощью специального переходника к аппарату ИВЛ.
Аппараты для ИВЛ бывают следующих типов: РО-6 (работает по объему), ДП-8 (работает по частоте), ГС-5 (работает по давлению, что считается самым прогрессивным).
Если интубация трахеи через рот невозможна, осуществляют интубацию через нос, а при невозможности это сделать накладывают трахеостому (см. ниже)
5). Медикаментозная терапия:
- Защита головного мозга:
- Гипотермия.
- Нейровегетативная блокада: аминазин + дроперидол.
- Антигипоксанты (оксибутират натрия).
- Препараты, снижающие проницаемость гематоэнцефалического барьера: преднизолон, витамин С, атропин.
- Коррекция водно-солевого баланса: физраствор, дисоль, трисоль и т.д.
- Коррекция ацидоза: 4% раствор гидрокарбоната натрия.
- По показаниям – антиаритмические средства, препараты кальция, восполнение ОЦК.
- Адреналин в/в (по1 мг каждые 5 минут) – поддерживает АД.
- Хлорид кальция – повышает тонус миокарда.
Прогноз эффективности реанимации основан на длительности отсутствия дыхания и кровообращения: чем дольше этот период, тем больше вероятность необратимого поражения коры больших полушарий.
Комплекс нарушений в организме (поражение сердца, почек, печени, легких, головного мозга), развивающихся после реанимации, называется постреанимационной болезнью.
Показания:
- Травма лица, препятствующая ларингоскопии.
- Тяжелая черепно-мозговая травма.
- Бульбарная форма полиомиелита.
- Рак гортани.
Техника:
1). Обработка операционного поля по всем правилам (метод Гроссиха-Филончикова).
2). На шее пальпируют углубление, соответствующее перстневидно-щитовидной мембране и производят поперечный разрез кожи, ПЖК и поверхностной фасции.
3). Срединную вену шеи отводят в сторону или пересекают после наложения лигатур.
4). Грудинно-щитовидные мышцы разводят крючками в стороны и вскрывают претрахеальное клетчаточное пространство.
5). Обнажают перешеек щитовидной железы и отодвигают его. Если он широкий, можно его пересечь и перевязать культи. Становятся видны кольца трахеи.
6). Трахею фиксируют однозубыми крючками и продольным разрезом рассекают 2-3 кольца трахеи. Рану расширяют трахеорасширителем Труссо и вводят трахеостомическую канюлю, а через нее – эндотрахеальную трубку, которую присоединяют к аппарату ИВЛ и начинают вентиляцию чистым кислородом.
1). Травмы, несовместимые с жизнью (отрыв головы, размозжение грудной клетки).
2). Достоверные признаки биологической смерти.
3). Наступление смерти за 25 минут до прихода врача.
4). Если смерть наступает постепенно от прогрессирования неизлечимого заболевания, на фоне интенсивной терапии.
5). Если смерть наступила от хронического заболевания в терминальной стадии. При этом бесперспективность реанимации должная быть зафиксирована в истории болезни.
6). Если больной заранее написал письменный отказ от реанимационных мероприятий.
Реанимационные мероприятия прекращают в следующих случаях:
1). В случае, когда помощь оказывают непрофессионалы - при отсутствии признаков эффективности искусственного дыхания и кровообращения в течение 30 минут при проведении СЛР.
2). В случае, если помощь оказывают реаниматологи:
- Если выяснилось, что реанимация больному не показана (см. выше).
- Если СЛР неэффективная в течении 30 минут.
- Если происходят многократные остановки сердца, не поддающиеся медикаментозной терапии.
1). Активная эвтаназия – это умышленное умерщвление неизлечимо больного пациента из сострадания.
2). Пассивная эвтаназия – это отказ от применения сложных лечебных методов, которые хотя и продлили бы жизнь пациента ценой дальнейших страданий, но не спасли бы ее.
Все виды эвтаназии в России и большинстве цивилизованных стран запрещены (кроме Голландии), независимо от желания пациента, и преследуются в уголовным законодательством: активная эвтаназия – как преднамеренное убийство, пассивная – как преступное бездействие, приведшее к смерти.
dendrit.ru
Основы первичной реанимации
К важнейшим элементам первой медицинской помощи следует отнести: временную, а при наличии возможностей — окончательную остановку кровотечения; борьбу с нарушением дыхания; противошоковые мероприятия; ликвидацию задержки мочи; переливание крови и кровезаменителей; хирургические операции по жизненным показаниям. Первая помощь включает при необходимости простейшие меры по оживлению организма (так называемая доврачебная реанимация). Известно, что после момента смерти различные органы и ткани умирают не сразу, поэтому их функции в отдельных случаях удается восстановить. После остановки дыхания и кровообращения в течение 4-6 минут возможно оживление. Позже полноценное восстановление жизни, в первую очередь психической деятельности, практически невозможно. Определить факт отсутствия дыхания и сердечной деятельности помогает "безжизненная" поза (положение туловища, конечностей не характерно для живого человека), отсутствуют дыхательные движения, пульс не определяется даже на сонных артериях, бледная или синюшная кожа лица и шеи, широкие зрачки. Искусственное дыхание (искусственная вентиляция легких) при отсутствии медицинских приборов проводится способом "рот в рот" или "рот в нос". Голову пострадавшего следует запрокинуть максимально назад, чтобы вдуваемый воздух попадал в легкие, а не в желудок, для этой цели можно положить под плечи пострадавшего подушку, валик из одежды. Оказывающий помощь одной рукой зажимает его нос, другой открывает его рот, надавливая на подбородок (открытый рот желательно накрыть марлей или бинтом), делает глубокий вдох, плотно прижимается губами к открытому рту пострадавшего и делает через марлю энергичное вдувание, затем ожидает "выдоха" пострадавшего, который происходит пассивно за счет эластичности легких и грудной клетки. При способе "рот в нос" соответственно зажимают рот пострадавшего. Требуется энергичное вдувание с частотой 12-15 раз в минуту. Вначале воздух вдувается легко, но по мере наполнения и растяжения легких сопротивление нарастает. Непрямой (без вскрытия грудной клетки) массаж сердца проводят при полной остановке сердца. Однако при отсутствии навыков определения сердцебиений нужно начинать массаж сердца параллельно с искусственным дыханием. Искусственная вентиляция легких дает достаточное насыщение крови кислородом, поэтому задача массажа сердца — обеспечить продвижение крови по организму, доставить кислород к жизненно важным органам человека. Резким и сильным надавливанием ладонями на грудину пострадавшего сдавливают остановившееся сердце между грудиной и позвоночником, что ведет к выбросу крови из сердца в аорту и легочную артерию; при прекращении надавливания сердце вновь наполняется кровью. Таким образом сердце выполняет работу насоса и создается искусственное кровообращение. Нажим (толчок) должен повторяться 50-60 раз в минуту, то есть одно вдувание воздуха — на пять сжатий грудной клетки. Осуществление непрямого массажа сердца и искусственного дыхания требует больших физических и психических нагрузок, поэтому целесообразно, чтобы их проводили по очереди 2-3 человека. Следует помнить, что если первичные реанимационные мероприятия и не приводят к самостоятельному сердцебиению и дыханию, то продлевают срок возможного оживления для последующих более эффективных действий бригад скорой помощи.
Лечебно-эвакуационное обеспечениеЛечебно-эвакуационным обеспечением называют мероприятия по розыску и сбору пострадавших, оказанию первой медицинской помощи в сочетании с их эвакуацией и лечением, проводимых с целью сохранения жизни и быстрейшего выздоровления. В процессе медицинско-эвакуационной сортировки должны быть выявлены следующие группы пострадавших: - представляющие опасность для окружающих людей заразные больные, пораженные радиоактивными веществами, имеющие опасные психические расстройства и др.; - нуждающиеся в оказании неотложной медицинской помощи непосредственно в зоне чрезвычайной ситуации; - пострадавшие, нуждающиеся в срочной эвакуации; - пострадавшие, подлежащие временной задержке в связи с тяжестью их состояния; - пострадавшие, которые нуждаются в медицинской помощи, а эвакуация их может быть проведена во вторую очередь. Медицинская эвакуация начинается с организованного выноса, вывода или вывоза пострадавших из зоны чрезвычайной ситуации и завершается доставкой их в лечебное учреждение, оказывающее полный объем медицинской помощи. При переноске пострадавшего необходимо учитывать характер и тяжесть травмы. Так, при повреждении позвоночника пострадавшего переносят на носилках, поверх которых укрепляет толстый лист фанеры, широкой доски, на которые укладывают пострадавшего. Раненого в челюсть во избежание попадания крови или рвотных масс в дыхательные пути укладывают лицом вниз. Для эвакуации пострадавших могут быть использованы колесные и гусеничные транспортеры, автомобили, вертолеты, самолеты, поезда, речные и морские суда, городской транспорт.
Санитарно-гигиеническое и противоэпидемическое обеспечение населенияСанитарно-гигиеническое и противоэпидемическое обеспечение населения в условитях чрезвычайной ситуации представляет систему мероприятий, направленных на сохранение здоровья населения, а также на предупреждение возникновения и распространения заразных болезней. Комплекс санитарных мероприятий включает осуществление санитарного надзора за размещением населения, водоснабжением, питанием, банно-прачечным обслужитванием, организацию санитарно-просветительной работы и т.д. В зоне чрезвычайной ситуации необходимо взять под строгий контроль все гигиенически значимые объекты: системы водоснабжения и канализации, объекты пищевой промышленности, общественного питания и торговли, пункты питания эвакуированного населения и спасателей, детские учреждения, пострадавший и непострадавший жилой фонд, лечебно-профилактические учреждения, куда госпитализированы пострадавшие, места размещения эвакуированного населения и прибывших спасателей. Контролируются также объекты, которые могут стать источниками вторичного поражения ядовитыми, отравляющими, радиоактивными веществами, бактериальными средствами. Противоэпидемические мероприятия на сборных пунктах и во время перевозок пострадавших проводятся с целью предупреждения появления среди перевозимых контингентов заразных заболеваний и недопущения распространения заразного начала на пути движения транспорта и остановках. В частности, санитарное и противоэпидемическое обеспечение при перевозках с использованием железнодорожного и водного транспорта включает медицинскую разведку в районах ожидания (сбора) и мест погрузки (выгрузки) эвакуируемого населения. Перед перевозкой эвакуируемые и обслуживающий персонал должны пройти медицинский осмотр для выявления заразных больных. При подготовке к погрузке проводится санитарная обработка эвакуируемых, осуществляется контроль за размещением людей в районах ожидания и выгрузки с целью предупреждения загрязнения местности путем оборудования мест сбора и обезвреживания нечистот. Обследуется санитарное состояние транспорта: он должен быть вымыт, продезинфицирован, оборудован отопительными установками в холодный период, нарами, освещением, посудой для запасов воды, уборочным инвентарем, противопаразитарными средствами и др. В пути следования медицинскими работниками контролируются условия размещения, питания, водоснабжения, уборки и соблюдения правил личной гигиены. При выявлении заразного больного он изолируется и направляется в инфекционную больницу. В результате аварий на химически и радиационно опасных объектах, при транспортировке ядовитых, отравляющих и радиоактивных веществ окружающая территория, сооружения, транспортные средства, вода, продовольствие и, самое главное, люди могут оказаться зараженными этими веществами. Для исключения дальнейшего поражения населения и обеспечения трудовой деятельности необходимо провести обезвреживание, обеззараживание территории, помещений, одежды, открытых частей тела и т.п. Все эти работы следует проводить в средствах индивидуальной защиты (противогазы, респираторы, резиновые перчатки, сапоги, передники). В очагах бедствия, местах временного расселения населения и размещения спасателей, в лечебно-профилактических учреждениях, куда госпитализированы пораженные из зоны чрезвычайной ситуации, следует проводить текущую и заключительную дезинфекцию. Под частичной санитарной обработкой подразумевается обработка открытых участков кожи, наружных поверхностей одежды, обуви, средств индивидуальной защиты. Она проводится в зоне заражения, носит характер временной меры и направлена на предотвращение вторичного заражения людей.Полная санитарная обработка обязательна для всех людей после выхода из зоны заражения и предполагает обеззараживание всего тела дезинфицирующими веществами, обработку слизистых оболочек, помывку со сменой белья. Проводится на разворачиваемых для этой цели обмывочных пунктах, в душевых павильонах, санитарных пропускниках и специально оборудованных банях. На площадках санитарной обработки оборудуются 1-2 санитарных пропускника, которые обеспечивают полную санитарную обработку лиц, выведенных из зоны чрезвычайной ситуации. Санитарный пропускник состоит из раздевального, помывочного и одевального отделений. Имеющиеся на площадке дезинфекционно-душевые установки, кроме помывки личного состава, обеспечивают дезинфекцию, дезинсекцию одежды, обуви, средств индивидуальной защиты. По окончании обработки люди направляются на чистую половину площадки, где производится посадка на транспортные средства и перевозка в район сбора. Дегазация — это уничтожение сильнодействующих ядовитых и отравляющих веществ или уменьшение их концентрации до допустимых. Механические способы дегазации подразумевают удаление отравляющих или сильнодействующих ядовитых веществ с местности, предметов, одежды и т.д. Например, верхний зараженный слой грунта срезается и вывозится в специально отведенные места для захоронения или же он засыпается песком, землей, гравием. Физические способы заключаются в обработке зараженных предметов горячим воздухом или водяным паром. Отравляющие вещества при этом только удаляются с зараженных предметов, что полностью не решает проблемы. В этом отношении наиболее совершенны химические методы дегазации, суть которых — полное уничтожение ядовитых и отравляющих веществ путем их разложения или перевода в нетоксические соединения с помощью специальных растворов. Для этого применяют дегазирующие вещества окислительно-хлорирующего действия (гипохлориты, хлорамины), щелочные соединения (едкие щелочи, аммиак, соли аммония, сода), органические растворители (бензин, керосин и др.), мыльные растворы. Радиоактивное загрязнение происходит в результате ядерного взрыва, аварии на ядерной энергетической установке и как следствие безответственного хранения и халатного обращения с радиоактивными препаратами в медицине, научных учреждениях и промышленности. Цель дезактивации — исключить или уменьшить вредное воздействие ионизирующего излучения на организм человека. Механический способ дезактивации — удаление радиоактивных веществ с поверхности (сметание с зараженных объектов щетками и другими подручными средствами, вытряхивание, выколачивание одежды). Этот способ наиболее доступен и может быть использован сразу после выхода из радиоактивного очага. Физико-химический способ дезактивации основан на применении растворов специальных препаратов, повышающих эффективность смывания радиоактивных веществ. Эти препараты представляют собой поверхностно-активные вещества, кислоты и щелочи (щавелевая и лимонная, соли этих кислот), стиральные порошки, употребляемые в быту. Дезактивация одежды и обуви проводится в надетых средствах защиты кожи и органов дыхания (противогазы, респираторы, защитные костюмы). Полная дезактивация одежды и обуви проводится на пунктах специальной обработки, оснащенных специальными установками и приборами. Пункты специальной обработки развертываются обычно у дорог, вблизи источников воды. На пункте оборудуются контрольно-распределительный пост, площадка дезактивации оборудования и снаряжения. Контрольно-распределительный пункт проводит контроль за радиоактивным и химическим заражением, регулирует поступление людей на площадку обработки, где проводится дезактивация, дегазация, дезинфекция. Банно-прачечное обслуживание предусматривает регулярную помывку в бане со сменой нательного и постельного белья; помывку технического персонала после работы с материальной частью, а также после выполнения других работ, связанных с загрязнением тела; ежедневную помывку поваров и хлебопеков со сменой белья не реже 2 раз в неделю; стирку нательного, постельного, госпитального и столово-кухонного белья, спецодежды; санитарную обработку по эпидемическим показателям. Перед каждой сменой моющихся в бане производится тщательная уборка бани дезинфицирующими средствами. Снижение жизненного уровня населения при чрезвычайных ситуациях, недоступность для значительной его части необходимых социальных услуг, а также моющих средств, недостаток и высокая цена противопедикулезных и противочесоточных препаратов, активные миграционные процессы приводят к широкому распространению чесотки и вшивости. В таких условиях следует учитывать опасность возникновения и распространения заразных заболеваний через насекомых. На санитарно-противоэпидемическую службу возлагается задача организации, руководства и проведения банно-прачечного обслуживания эвакуируемого из зоны чрезвычайной ситуации населения и спасателей, проведение дезинфекции и дератизации.
medprizvanie.org
Реанимация. Основные этапы и способы реанимации. История реанимации.
Краткий исторический очерк: история реанимации
Методы "возвращения" умершего к жизни существуют с незапамятных времен. И некоторые из них дошли до наших дней в том виде, в котором они появились на заре человеческих цивилизаций. Но с одним условием: раньше они могли применяться только у молодых людей, внезапно потерявших сознание. Тогда как сейчас, перечень для их проведения достаточно широк.
Самым первым реанимационным мероприятием считается искусственное дыхание. Как "рот в рот", так "рот в нос". Естественно, что впервые данные методы были зафиксированы в древнем Египте и Шумере. Затем, в плоть до середины XVIII века, искусственная вентиляция оставалась единственным способом "оживления". Только после открытия роли сердца в кровообращении, и его важности для жизни, стало применяться надавливание на грудную клетку. Это делалось с целью "выдавливания" крови из сердца. Тогда считалось, что раз оно является насосом, перекачивающим кровь, то если последняя выйдет, сердцу придётся работать для заполнения своих полостей этой самой кровью. Но до согласованности вентиляции легких и надавливания на грудную клетку было еще далеко. Только к концу следующего века, медицина подошла к разгадке причин смерти. Сейчас достоверно известно, что их всего две: остановка дыхания и остановка смерти. Причем, они находятся в теснейшей связи. А это значит, что восстановление дыхания не возможно без восстановления сердечной деятельности, и наоборот.
Только в прошлом веке, все реанимационные мероприятия стали проводиться согласованно. А к 50-м годам появились уже первые документы, предписывающие способы и длительность проведения реанимации. Тогда же, появилась необходимость поддержания самого сердца и дыхания после их успешного "оживления". Дело в том, что чем эффективнее стало проведение реанимации, тем выше стало число оживленных. А это значит, произошло и увеличение случаев повторной смерти спустя какое-то время.
В результате дальнейших исследований, как в области медицины, так и смежных наук, современная реанимация стала включать все мероприятия от момента смерти до восстановления самостоятельной жизнедеятельности организма.
Основные этапы и способы реанимации
Реанимация состоит из нескольких этапов и включает в себя несколько важнейших правил. Причем, их соблюдение, равно как и очередности этапов является обязательным, так от этого зависит их эффективность.
- В случае прекращения сердечной деятельности и потери сознания, реанимационные мероприятия должны быть начаты незамедлительно.
- При остановке сердца, в первую очередь необходимо проведение 2-х прекардиальных ударов по грудине. Для этого реанимирующий основанием ладони делает два быстрых удара по нижней трети мечевидного отростка. Данная мера является альтернативой дефибрилляции. И обычно, если есть возможность то ей предпочитают именно электроимпульсный разряд (дефибрилляцию).
- Если сердечная деятельность не восстановилась, сразу же необходимо приступать к непрямому массажу сердца и искусственной вентиляции легких. У взрослых сердечно-легочная реанимация проводится в соотношении 15:2. То есть 15 компрессий (надавливаний) грудной клетки, а затем, 2 вдоха через рот или нос. При этом, необходимо, чтобы дыхательные пути (рот и нос) были свободны для прохождения воздуха. В противном случае, они должны быть санированы - очищены от инородных тел, жидкости и т. п. Что касается детей первых 5-ти лет жизни, сердечно-легочная реанимация проводится в соотношении 5:1, а прекардиальные удары не делаются.
- Реанимационные мероприятия не могут быть прекращены более чем на 30 сек. Именно за это время должна быть осуществлена интубация трахей или идти подготовка дефибриллятора для проведения разряда.
- Реанимационные мероприятия должны проводится до появления признаков сердечной деятельности и самостоятельного дыхания. В противном случае, при не эффективности данных мер на протяжении не менее чем 30 минут, реанимацию прекращают.
- Преемственность сердечно-легочной реанимации и других реанимационных мероприятий. Это заключается в том, что в случае успешного "оживления" необходимо начать интенсивное лечение основных нарушений организма, с постоянной поддержкой (при необходимости) кровообращения и дыхания.
Реанимация может быть начата на любом этапе оказания медицинской помощи, но основным местом для ее наиболее эффективного проведения является специализированные реанимационные отделения больниц, где и проводятся все мероприятия до стабилизации больного на уровне, не ниже средней степени тяжести. То есть, при появлении способности к самостоятельному дыханию и поддержанию гемодинамики (артериальное давление, частота сердечных сокращений) на оптимальном уровне.
neotlozhnaya-pomosch.info
ReadMeHouse
Энциклопедия строительства и ремонта